Първа помощ за нарушения на сърдечния ритъм
предсърдни недоносени удара
Съдържание
Електрокардиографските критерии: 1) RR интервал по-кратък от нормалното преди ES intervalov- 2) екстрасистолична P вълна се записва преждевременно деформира, широк, може да се ламинира върху зъб Т 3) PQ интервал може да варира от 0.09 до 0.20 секунди, в зависимост от мястото на произход impulsa- 4) вентрикуларна комплекс обикновено не се izmenen- 5) компенсатор (postextrasystolic) пауза завършена.
В равно предсърдно комплекс ES QRS може да се деформира (поради интравентрикуларен функционална блокада поради относителната огнеупорността). Тя може да бъде блокиран предсърдни ES (за P вълна се появиха преждевременно да не бъде камерна комплекс компенсаторна пауза непълен) и politopnye.
Предсърдно ES трябва да се разграничи от ES на AV съединение частично AV blokady- с анормална камерни комплекси - от вентрикуларна ES.
Екстрасистоли от съединение АВ
При здрави хора, те са много редки. Точно признаване е възможно само въз основа на ЕКГ изследвания.ES едновременното възбуждане на предсърдията и камерите се характеризира с това зъбът се слива с P-QRS комплекса, както и комплексът QRS не се променя или леко деформирани поради наслагване направление P- непълна компенсаторна пауза (но може да бъде завършено).
ES с предишния вентрикуларна характеризират с: . 1) обърнат зъб F (II Ill, AVF води) следва същата (или умерено деформира) QRS-kompleksom- 2) продължителност на P-P интервал е 0.06-0.08 и (в отсъствието на ретроградна VA-блокада) - 3) компенсаторна пауза пълен.
Когато стволови ES: 1) нормално QRS комплекс, или деформира (в дясно бедрен блок) - 2) след QRS комплекса се записва синус Р-3) компенсаторно пауза е завършена.
ES от AV връзка с предсърдно изискват диференциация на ES, левокамерна ES реципрочни импулси от връзка AV.
камерна ритъм
Разграничаване на септума и париетален (ляво-дясно сърце) удара. Записите са реализирани в 0,8% от здрави мъже на възраст между 16-50 години.Ektropichesky огнище възбуждане преграден ES съхранява в горните части на пакета от Си. Продължителност QRS-комплекс с по-малко от 0.09 (т. К. Извънматочна фокус се намира близо до проводящата система), посоката на основната вълна на комплекса зависи от дясно и за левичар диск локализацията пуска пълна компенсаторна пауза.
ЕКГ париеталните ES: 1) QRS комплекс извънредно намаляване равно на или повече от 0.12 секунди (редки 0,9-0,11 и), се деформира, ST сегмент и Т вълната са насочени в посока, обратна на основната зъба вентрикуларна kompleksa- 2) P вълна otsutstvuet- 3) компенсаторна пауза пълен. В дясната камера ES висок зъб R I се записва в стандарта и се оставя гърдите води, дълбоко S - III в стандарт и полето гърдите води и дълбочина S - I в стандарт и се оставя гърдите води. Разпределяне рано и сдвоени ES.
Диференциална диагноза на ЕО функционален и органичен произход се основава на следните критерии.
ES за функционална характеристика obschenevroticheskie и вегетативен proyavleniya- са по-чести при по-млади хора, има и в покой и след неприятните емоции изчезват след тренировка, придружен от неприятни усещания, които често се комбинират с брадикардия, рядка, монотонен, без allodromy, камерна обикновено се развива след относителна рефрактерен период, е здраво свързан към предходните камерни комплекси. Postextrasystolic променя S-Т и Т са отсъства, екстрасистолична QRS комплекс ширина 0,11-0,15 с с амплитуда по-малка от 10 мм. Няма други промени в ЕКГ. Няма промяна в размерите и формата на сърце хинидин няма ефект.
Органични ES идентифицирани с инфекция, ревматизъм, атеросклероза, сърдечно-съдови заболявания, интоксикация, по-често при хора, по-възрастни от 50 години, се появяват след усилени тренировки, както и след прилагането на дигиталис, не са придружени от неприятни усещания може да е камерна, пътен възел, предсърдно, група, politopnye склонни да allodromy, комбиниран с тахикардия, възникнат по време на относителното рефрактерния период (R към Т) не са свързани с предходната вентрикуларна комплекса.
Обикновено, наблюдаваните промени postextrasystolic S-Т и Т екстрасистолична QRS комплекс ширина по-голяма от 0.18 секунди и амплитудата на 10 mm, силно деформирани ES регистрирани срещу други промени в ЕКГ. Размерът и формата на сърцето izmeneny- хинидин се отразява благоприятно.
лечение
ЕО, не предизвиква дискомфорт и хемодинамични нарушения, при здрави хора не се нуждаят от лечение. Честото politopnye, двойни, alloritmirovannye, началото ES (и комбинации от тях) са прекурсори често фатални сърдечни ритъмни нарушения - вентрикуларна тахикардия, вентрикулярна фибрилация или трептене. Те са опасни на фона на остър инфаркт на миокарда или друг сериозно увреждане на сърдечния мускул (миокардит, ICMP).Следователно, тези X изискват спешна помощ: приложен лидокаин (или trimekain) в доза от 80-120 мг интравенозно, бавно, разреждане и след това в доза 300-400 мг интрамускулно или интравенозно при 2 мг / мин или при 10 Pananginum -20 мл интравенозно.
Ако няма ефект е възможно да се въведе прокаин амид в доза от 5-10 мл 10% разтвор mezatonom а при доза от 0,25 мл 1% разтвор на бавна интравенозна инфузия или в контрола на кръвното налягане, QRS комплекс ширина ЕКГ (ако разширяване на повече от 25% от първоначалното въвеждане на стоп) или etmozina в доза от 4-6 мл от 2.5% разтвор на (100-150 мг или 2 мг / кг) интравенозно бавно разреждане или kordarona - 6 мл 5% разтвор (300 мг, или 5 мг / кг) интравенозно бавно (3 мин) или вливане.
Когато камерни ES на фона на остра миокардна исхемия в ornid препоръчителна доза от 1-1,5 мг / кг или 0,5-2 мл 5% -ен разтвор на интрамускулно или интравенозно бавно разреждане или вливане.
PVCs друга етиология изисква следните терапии:
- дигиталисови интоксикации unigiol Препоръчителната доза при 10-20 мл 5% разтвор от бавна интравенозна инжекция;
- с брадикардия - атропин в доза от 0,5-1 мл от 0.1% разтвор интрамускулно или интравенозно вливане или бавно на;
- в тежка тахикардия и повишено кръвно налягане - obzidan 20-40 мг сублингвално.
Когато ES с хроничен характер, е важно, че правилния режим, премахване на тютюнопушенето и консумацията на алкохол, за лечение на съпътстващи заболявания, огнища на инфекция, функционални разстройства на нервната система. Ако тези мерки се окажат неефективни, се пристъпи към избора на антиаритмични лекарства.
Направете това с помощта на остър изпитвано лекарство с единична доза от лекарството, близък или равен на половината от дневната поддържаща доза (0.4-0.6 г хинидин, прокаинамид 1-1.5 грама, 40-80 мг Индерал, ritmodan 300 мг, 300 etmozin мг, 80-120 мг верапамил). Пробата се провежда при условията на възможни противопоказания за употребата на наркотици и под ЕКГ контрол. Лекарството се счита за ефективно, ако ES е напълно елиминиран или техният брой намалява с 50%.
пароксизмална тахикардия
Характеризира се с внезапно, произтичащи ускорява сърдечната честота в резултат на импулсите, идващи от синусовия възел се намира огнище. Сърдечната честота по-голяма от 130 на минута, понякога достига 220 на минута. Атаката може да продължи няколко секунди, минути, дни и седмици, е много рядка. Стартира и спира внезапно. Честота на атаки варира от няколко на ден до 1-2 на година. Често, особено при хора със заболявания на сърдечно-съдовата система, той причинява или влошава сърдечна недостатъчност.Разграничаване суправентрикуларна тахикардия и форма на стомаха.
Спешна помощ за надкамерна пароксизмална тахикардия:
- каротидна синусов масаж или натиск върху очните ябълки в продължение на 10-20 секунди (бъдете внимателни в напреднала възраст!);
- izoptin в доза от 5-15 мг бавна интравенозна инжекция;
- без ефект след 15-20 мин novokainamid прилага в доза от 5-10 мл 10% разтвор mezatonom а при доза от 0,25 мл 1% разтвор чрез бавна интравенозна инфузия или в контрола на кръвното налягане и ширината на комплекс QRS в ЕКГ (ако разширяване QRS над 25% от първоначалното въвеждане на стоп);
- Те могат да се използват бета-блокери (obzidan в доза от 3-10 мг бавна интравенозна инжекция);
- АТР в доза 10-30 мг интравенозно (в възлови форми).
Камерни tachicardia
Това е в резултат на повишена активност на извънматочна огнища разположен в една от камерите, който генерира импулси с честота 140-180 (рядко 220) на минута. Най-често става въпрос Micromechanisms навлизането в атмосферата. Тази форма на тахикардия, обикновено свързана с тежки заболявания на миокарда (заболяване на коронарната артерия, миокардит, клапанни дефекти, хипертония, ICMP и др.), Интоксикация (дигиталис, хинидин, епинефрин, и т.н.), сърдечна хирургия шок.Външният вид на камерна тахикардия обикновено влошава хемодинамика, може да бъде причина за аритмия шок, загуба на съзнание, клинична смърт. Пациентът получи сърцебиене, слабост, виене на свят, стенокардия болката.
Цел: тахикардия, I и II разцепване тонове югуларни вени. понижаване на кръвното налягане. може да се присъедини стагнацията на тънкото и дебелото циркулация.
електрокардиограма: 1) редовен ритъм - 100-250 (обикновено 130-180) бие minutu- 2) широки QRS комплекса (от 0.12 или повече), но могат да бъдат изолирани комплекси нормална prodolzhitelnosti- за двупосочни вентрикуларна тахикардия ширината и QRS комплекси chereduyutsya- 3) P вълна не са открити или определени с голяма трудност в конвенционални води (те са регистрирани в intraatrial хранопровода или кабели).
Спешна помощ в камерна тахикардия:
- незабавно холдинг EIT, след като даде анестезия (освен в случаите на интоксикация);
- ако това е невъзможно да се извърши веднага EIT прилага интравенозно лидокаин (trimekain) в доза от 80-120 мг в продължение на 1-2 минути (в отсъствието на ефекта на тази доза се повтаря след няколко минути) - тогава лидокаин прилага интравенозно при скорост от 1-2 мг / мин 24-48 часа, при доза от 10-20 Pananginum мл интравенозно;
- като се поддържа пристъп novokainamid прилага с mezatonom ornid или в доза от 2-6 мл 5% разтвор (100-300 мг) или чрез бавна интравенозна инфузия. Може би въвеждането на CORDARONE, etmozina, aymalina.
Лечение двупосочно-шпиндел вентрикуларна тахикардия е различен поради тежестта на клиничното състояние: 1) външен сърдечен масаж и изкуствено dyhanie- 2) електрически defibrillyatsiya- 3) електролитния метаболизъм корекция (риск от хипокалиемия) - 4) вродена удължение Q-T интервал прилагат бета-блокери.
Когато един пристъп на камерна тахикардия при синдрома на WPW или фон CLC опасно въвеждане Isoptin и сърдечни гликозиди (влошаване AV проводимостта и подобряване на провеждането на допълнителни маршрути, значително увеличаване на сърдечната честота) - ефективно използване aymalina, CORDARONE, прокаинамид с mezatonom- на показанията - кардиоверсия ,
С помощта на тези недостатъци и чести рецидиви използвате временна електрическа стимулация на сърцето (от дясното предсърдие или дясната камера). В някои случаи е необходимо да се прибягва до хирургическа намеса (премахване на левокамерна аневризма резекция ендокардит, изкуствена клапа на сърцето, коронарна байпас, имплантация на автоматичен дефибрилатор).
Предсърдно мъждене и предсърдно мъждене
Предсърдно мъждене - се ускорява, на повърхността, но в дясното предсърдие ритъм с честота 200-400 удара в минута, в резултат от присъствието на патологично предсърдно възбуждане фокус. Появата на този тип механизъм аритмия играе важна роля в предсърдно миокарда на възбуждане навлизането. Като се има предвид, че идва частично функционална атриовентрикуларен блок (2: 1 или 4: 1), камерна честота става много по-ниска от честотата на артериалните съкращения.В този случай, на камерния ритъм може да бъде прав или не. Почти винаги причината е органичен сърдечно заболяване (дефекти на клапана, коронарно сърдечно заболяване, хипертиреоидизъм, ревматична болест на сърцето, миокардит, интоксикация). При здрави хора, той се среща само по реда на редките изключения. Известен постоянен и пароксизмална форма.
Електрокардиографските критерии: 1) редовен активност predserdiy- 2) II в присъствието на стандартен или надясно прекордиална води трионообразно вълни F- 3) Изолин в води II, III, AVF не opredelyaetsya- 4) нормалната ширина камерни комплекси (понякога анормална), правилна или неправилна (с променлива AV блок) - явление, понякога се случва Фредерик.
диференциалната диагноза се извършва с суправентрикуларна тахикардия, вентрикулярна тахикардия предсърдно трептене с интравентрикуларно блокове).
Спешни мерки:
- по време на 2: 1 и по-често - Pananginum в доза 10-20 мл, строфантин - 0,3-0,5 мл 0.05% разтвор от бавна интравенозна инжекция или през kapelno- 3: 1 или 4: 1 спешни мерки не са необходими, ако не нарушени хемодинамика;
- izoptin или novokainamid с mezatonom (см. по-горе),
- без ефект на лечението с лекарство и опасността от развитие на кардиогенен шок, белодробен оток или препоръча кардиоверзия 5-7 освобождаване кВ след като анестезия (промедол в доза от 0,5-1 мл 1% разтвор на атропин а - 5,1 мл 1% разтвор след това seduksen - 2-6 мл интравенозно (! EIT наясно с опасността, след като администрацията на сърдечни гликозиди) Нанесете и темпото ..
Мигане (фибрилация) от предсърдно - характеризира с пълна загуба на предсърдно систола. Ритъмът на камерни съкращения винаги грешат. Тя се определя от състоянието на проводимост в атриовентрикуларен възел. Механизмът на поява на предсърдно мъждене не може да бъде най-накрая. Смята се, че развитието на аритмия могат да бъдат свързани с механизма ри-Entre и с високо механизъм автоматичност. Отдаваме голямо значение да се простират на предсърдията.
Разграничаване пароксизмална и персистираща атриална фибрилация. Най-често това е усложнение на митрална стеноза, коронарно сърдечно заболяване (включително инфаркт на миокарда), тиреотоксикоза, както и различни етиологии на миокардит, инфаркт дистрофия, травма, констриктивен перикардит, и др-предразполага към развитието на сърдечна недостатъчност и тромбоемболизъм.
Електрокардиографските критерии: 1) не P вълна (вместо определя нередовни вълни с различни амплитуди) - 2) различни интервали между QRS комплекси. Когато се комбинира с пълен AV блок - синдром Фредерик.
Предсърдното мъждене може да бъде tahisistolicheskoy, normosistolicheskoy и bradisistolicheskoy. Разграничете трябва politopnye с чести екстрасистоли, надкамерна пароксизмална тахикардия.
Спешна помощ в предсърдно мъждене:
- Pananginum в доза 10-20 мл с strofantinom К (0,25-0.3 мл доза 0.05% разтвор) при разреждане (или дигоксин в доза от 1 мл от разтвор на 0.025%) интравенозно или много бавно вливане (не гликозиди, когато се прилага синдром WPWI );
- novokainamid с mezatonom (см. по-горе) или ajmaline доза от 2 мл разтвор на 2.5% бавна интравенозна инжекция или вливане.
С развитието на сърдечна недостатъчност или хипотония се препоръчва кардиоверсия.
За профилактика на атриална аритмия е важно етиологичен третиране (лечение на хипертиреоидизъм, митрална стеноза, коронарна артериална болест и др.). Сред най-ефективните антиаритмични агенти: хинидин, alapenin, бета-блокери, ritmodan, CORDARONE, прокаинамид. Ако се появят брадикардия индикации за имплантация на изкуствен пейсмейкър.
При хронично предсърдно мъждене основна задача - да превежда tachysystolic форма (нарушаване хемодинамика) в normosistolicheskuyu че могат да бъдат постигнати чрез използването на сърдечни гликозиди (понякога в комбинация с бета-блокери).
Предсърдно мъждене и вентрикуларна фибрилация
Камерно трептене нарича много чести, сравнително ритмично, хемодинамично неефективна камерна с честота от 120-300 на минута без диастолното пауза. Мигане (мъждене) честа поява на вентрикуларна характеризираща (150-500 ррт) и некоординиран свиване на отделни части с неправилна zheludochkov- инфаркт в рамките на няколко минути, водещи до сърдечен арест и смърт.Механизмът на поява е подобен на този, наблюдаван с предсърдно мъждене.
ЕКГ признаци на камерно мъждене: 1) високи и широки колебания, които не могат да бъдат ясно разграничени елементи комплекси QRS, ST сегмент и Т вълната, записан с честота в 120-300 minutu- 2) вълна трептене на излива в един от друг, образувайки непрекъснат форма на вълната.
ЕКГ признаци на камерно мъждене: 1) различна форма, ширина и височина на мъждене вълни с честота по-висока от 300 на минута, 2) елементи QRS комплекс, ST сегмент и Т вълната не differentsiruyutsya- 3) изоелектричната линия нето-4) хаотично крива вълна постепенно намаляване на размера, да станат по-малко и премине в изоелектричната линия (при смърт).
Най-честите причини -. Остра коронарна недостатъчност, интоксикация, увреждане на миокарда от различно естество, сърдечна травма и др Клиничната картина на предсърдно и вентрикуларна фибрилация се характеризира с внезапна загуба на съзнание, липса на импулс в каротидни и бедрената артерии, дишане, бързо разширение на зениците и загубата на тяхната реакция към светлина , Прекурсорите на вентрикуларна фибрилация могат да бъдат рано, двойни, politopnye вентрикуларна ES. allodromy камерни и камерна тахикардия.
Спешна помощ в предсърдно трептене и камерни фибрилации:
- удар в гръдната кост, бързото начало на кардиопулмонарен реанимация;
- Веднага 6-7 кВ електрическа дефибрилация освобождаване, лидокаин в доза 120-200 мг от бавна интравенозна инжекция при разреждане или прокаинамид в доза от 10 мл 10% разтвор или ornid 5 мл 5% -ен разтвор интравенозно сред продължава CPR (евентуално интракардиално прилагане на лекарства);
- неефективността на дефибрилация разрежда се редуват с интравенозна инфузия на адреналин при доза от 0,5-1 мл разтвор на 0.1% (общо - до 6.5 мл).
сърдечната проводимост
Синоаурикулярен блок - разстройство проводимост характеризиращо се със загуба на или забавяне на синусите импулс на предсърдията на. Наблюдавани при пациенти с тежка ваготонията, както и при пациенти с исхемична болест на сърцето, миокардит, ICMP. миокарден дистрофия.Електрокардиографски подпише sinuauricular блокада: синоаурикулярен групово ниво I - забавяне на инерцията на предсърдно синусовия не -elektrokardiograficheski регистрирани.
За sinuauricular II блокада тип степен I (с периоди Samoilova-Wenckebach) типични ЕКГ промени следните: 1) прогресивно скъсяване на интервалите на Р-Р, последвано от дълга пауза P-P време sinoaurikupyarnoy blokady- 2-голямото разстояние Р-Р по време на пауза по време на загуба на намаляване на сърцето-3), това разстояние не е равно на два нормални интервали R-R и по-малко им prodolzhitelnosti- 4) след първата пауза интервал P-P е по-дълъг от последния P-Р интервала преди паузата.
Диагностични признаци sinuauricular II блокада тип II степен (без Wenckebach периоди Samoilova): 1) загуба на една или повече от атриовентрикуларен комплекси Р-QRS-Т 2) дълъг интервал P-P или равна на два пъти (три пъти, и така нататък. Г.) Основният интервал P-P или малко по-малък him- 3) в комбинация с синусова аритмия възможно по-значително отклонение от основната съотношение множествена и дълги интервали P P 4) в продължителни паузи импулси могат да бъдат записани заместител или заместители ритми.
Синоаурикулярен блок III степен FPI popnaya синоаурикулярен блок води до утаяване на Р вълната сложни QRS и Т вълната на електрокардиограма записва изоелектричната линия, докато започне да работи автоматично център II или III на ред (в предсърдията, на AV връзка, най-малко - в вентрикули). Възможната поява на пристъпи на Morgagni-Adams-Stokes.
Спешна помощ за синусов блок:
- атропин в доза от 0.5-2 мл разтвор на 0.1% от бавна интравенозна инжекция или инфузия;
- без ефект - alupent в доза от 0,5-1 мл 0,05% разтвор интравенозно при разреждане много бавно вливане или доза от 0.25-1 izadrin мл от 0,5% разтвор интравенозно.
Лечение на основното заболяване
Атриовентрикуларен блокада
Характерно е нарушение провеждането на импулсите от предсърдията към камерите. Следните видове AV блок.1. Частичното:
1.1. - I степен (забавяне AV проводимост);
1.2. - II степен:
1.2.1 - пиша Mobitz
1.2.2 - II тип Mobitz
1.2.3 - далеч дойде (2: 1, 3: 1, ...).
2. Пълното - степен III.
Етиология: Коронарната болест на сърцето, ревматична болест на сърцето, Non-ревматични миокардит, интоксикация сърдечни гликозиди, хинидин, бета-блокери и други лекарства, вродено сърдечно заболяване с камерен преграден дефект, и др.
AV блок I се характеризира със степен на забавяне на импулса в AV възлова точка, най-малко - в бедрен блок или нейните клонове на. Клиника malosimptomno. Субективните разстройства, свързани с него, не. Може да се отслабва auscultated аз тон и допълнителен предсърдно тон.
ЕКГ признаци: 1) за удължаване на интервала P-Q (при възрастни > 0.2) - 2) P-Q интервал постоянна.
Лечението се определя от етиологията на блокадата. Когато миокардит -` противовъзпалителна терапия, включително глюкокортикоидни лекарства. Инфаркт на миокарда може да бъде необходимо за профилактично приложение на електрода на сондата (когато са предписани лекарства, влошаване AV проводимост).
AV-блок тип I II степен с периоди Samoilova-Wenckebach. Клинично дефиниран от загуба на ритъм на пулса и поставя на пауза. Може да усетят виене на свят, слабост, а понякога - МОН припадъци. диференциалната диагноза се извършва със степен на синусите блок II и аритмия.
Електрокардиографските признаци тип AV блок II степен I: 1) постепенно удължаване на интервала P-Q, като кулминацията загуба вентрикуларна kompleksa- 2) прогресивно скъсяване на интервали P-R, т. К. Интервалите удължение растеж на P-Q umenshaetsya- 3) периоди Samoilova-Wenckebach завършват единичен зъб R. не е последвано QRS комплекс.
AV блокада II степен тип II
Клинично се наблюдава загуба на пулсовата вълна, замаяност, атаките на Morgagni-Adams-Стоукс.Електрокардиографски диагноза: 1) P-Q интервал нормална или продълговата, но postoyannye- 2) загуба на честота QRST комплекси на 3: 2, 4: 3, 5: 4, и т.н.-3) дълга пауза интервал е равна на два пъти нормалната Р-Р.
Непълно AV блок напреднал. не Blocks единични варива, и две или повече последователно появяващи пулс. В клиниката не е рядкост атаки на Morgagni-Adams-Стоукс. Тя изисква диференциална диагноза с пълен AV блок.
Пълен AV блок (степен III)
Импулсите от предсърдията не достигат последния zheludochkov- са намалени с импулси, идващи от AV възел, сноп му, или краката му, в неговата бавна, редовен ритъм. Пациентите се оплакват от обща слабост, умора, световъртеж, гърчове, загуба на съзнание с картина на синдрома на Morgagni-Adams-Стоукс.Електрокардиографските критерии за пълен AV блок: 1) пълна дисоциация в активността на предсърдно и вентрикуларна: атриуми функция в синусов ритъм и вентрикулите - независимо от тях - в нейното по-рядко, ритъм (на AV възлова точка и снопа от His) - 2) P-R интервали - postoyannye- 3 ) интервали RR - postoyannye- 4) P вълни честота по-голяма от честотата на вентрикуларната kompleksov- 5) QRS комплекси могат да бъдат нормални или разшириха deformirovannymi- и б) честотата на камерни комплекси малко 60 минути.
Незабавни действия с непълна и пълна AV блок:
- с непълна AV блокада II степен и близкия пълен AV блок (тесни комплекси QRS): атропин в доза от 0.5-2 мл разтвор на 0.1% от бавна интравенозна инжекция или инфузия, без ефект - в доза от 0.5-1 alupent мл разтвор на 0,05% интравенозно при разреждане или много бавно вливане (коригира капчиците честота на сърдечния ритъм е не повече от 60 минути, ЕКГ мониторинг - риск от ектопична аритмии);
- при дисталния пълен AV блок (Br сложни QRS, редки ритъм) започва с izadrina въвеждането или alupena (по-горе.);
- остри миокардни заболявания придружени от оток на сърдечния мускул (сърдечен инфаркт, остра миокардит) допълнително целесъобразно преднизолон прилага в доза от 90-150 мг или хидрокортизон в доза 250-300 мг, и по-бавна интравенозна инжекция или вливане.
Индикациите за временно сърдечна endokadialnoy ES:
- когато AV блокада III степен, разработен в бедрен блок, или в присъствието на атаки Morgagni-Adams-Stokes (независимо от локализацията на инфаркт на миокарда);
- с AV блок III степен, разработен от нивото на AV възлова точка само в случаи на хемодинамична нестабилност.
Нарушаването на интравентрикуларен проводимост се появи в исхемична болест на сърцето, миокардит, ICMP, сърдечни дефекти, miokardiostrofiyah, "остра" и "хронично белодробно сърце." Клинично изявени разделяне I и II сърдечни тонове, без аритмии. Бедрен блок може да бъде пълно или непълно, преходно или постоянно. Диагнозата може да се установи само с помощта на ЕКГ метод.
Диагностика (ЕКГ) доказателство за пълна блокада на десен бедрен блок: 1) разширяване на комплекса QRS (0,12 или повече S) - 2) усвоява (M-форма) вентрикуларна комплекс в полето гръдни otvedeniyah- 3) увеличаване на времето на вътрешния деформация (повече от 0,04 и) по същия otvedeniyah- 4) дълбоко и зъб S (с повече от 0.04) в левия гърдите, I, AVL и понякога II otvedeniyah- 5) ST сегмент измести надолу с отрицателен Т-вълната в правилната гърдите води, понякога в II и AVF води.
С непълни десен бедрен блок камерни комплекси имат по-кратка продължителност (по-малко от 0,12 секунди). Прогноза често е благоприятно.
Диагностични (ЕКГ) критерии за пълна блокада на ляв бедрен блок: 1) разширяване на комплекса QRS (0,12 S и 2) разделяне вълна R и липсата на Q-вълна в левия нагръдника otvedeniyah- 3) увеличаване на вътрешния отклонение време (0.06 сек или повече) в проводниците отляво гърдите и I, AVL води - 4) удължен зъб или S QS в правилната гръдни otvedeniyah- 5) изместване на ST сегмент с отрицателен T надолу в води V5-6, I, AVL и покачване - в правилните прекордиална води.
С непълна блокада на ляв бедрен има същата промяна но продължителността на QRS комплекса вентрикуларна е по-малко от 0.12 и вътрешният отклонение от по-малко от 0.08 и.
Блокирането на предния клон на ляв бедрен характеризиращ ос отклонение наляво под ъгъл от повече от 30, присъствието на зъб Q, с високо съдържание на R I абдукция, малка дълбочина на зъбите S III в абдукция, зъб S в V5_6 води.
За задния клон блокада ляв бедрен блок лъч характеризираща се с ос отклонение прав ъгъл до + 120 °, наличието на малък зъб и дълбочина в S води I и AVL, малки и високо-Q-вълна на резултата R III.
Често е налице комбинация от десен бедрен блок с ляв бедрен запушване. Лечение и прогноза зависи от тежестта на процеса на основното заболяване.
синдром preexcitation. Синдромът на основа - наличието на допълнителни пътища, разположени извън AV възлова точка (Кент снопчета и James Mahayma).
Електрокардиографските признаци: 1) съкращаване на интервала P-Q (R) от по-малко от 0,12 С-2) разширяване на вентрикуларна комплекс (от 0.11 или повече) - 3) наличието на делта-voln- 4) промени в крайната част на вентрикуларна комплекса.
Някои експерти отличават следните клинични форми на синдрома: 1) асимптоматично при здрави хора-2) от пристъпи на тахикардия, лесно податлив lecheniyu- 3) устойчив на медицинско лечение се вписва с кардиомегалия тахикардия, хипотония и застойна сърдечна slabostyu- 4) с пристъпи на предсърдно мъждене и трептене, хипотония, кардиогенен шок, рискът от вентрикуларна фибрилация.
Особено спешно лечение в пароксизмални тахиаритмии при пациенти с WPW на синдром: 1) администриране Isoptin опасни и сърдечни гликозиди (AB разгражда проводимост и подобряване на провеждането на допълнителни пътища рязко повишаване на сърдечната честота) - 2) ефективно прилагане aymalina, kordarona в доза 300-400 мг, или чрез бавна интравенозна капкова или novokainamida с mezatonom etmozina при доза от 6.4 мл от 2.5% разтвор чрез бавно интравенозно инжектиране на доза от 10-15 ritmilena мл в 20 мл 0,9% разтвор на натриев хлорид чрез бавна интравенозна инжекция в продължение на 5-10 мин-3) в отсъствие на ефект - кардиоверзия.
БГ Apanasenko AN Nagnibeda
Споделяне в социалните мрежи:
сроден
 Спешна помощ в сърдечна аритмия: Нормално ЕКГ
Спешна помощ в сърдечна аритмия: Нормално ЕКГ Спешна грижи за преждевременно предсърдни контракции (РРР)
Спешна грижи за преждевременно предсърдни контракции (РРР) Спешна помощ в сърдечни нарушения на проводимостта
Спешна помощ в сърдечни нарушения на проводимостта Спешна помощ в синдром preexcitation
Спешна помощ в синдром preexcitation Първа помощ за възрастни, идващи от връзката на AV
Първа помощ за възрастни, идващи от връзката на AV Сравнение на анормалните и камерни тахиаритмии при предоставянето на първа помощ
Сравнение на анормалните и камерни тахиаритмии при предоставянето на първа помощ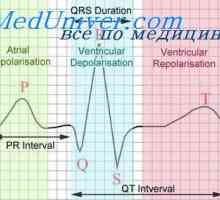 Зъбите на електрокардиограмата. ЕКГ във връзка с контракциите на сърцето
Зъбите на електрокардиограмата. ЕКГ във връзка с контракциите на сърцето Намаляването на напрежението на електрокардиограмата. Дългите QRS комплекс
Намаляването на напрежението на електрокардиограмата. Дългите QRS комплекс Синоатриално блок. Атриовентрикуларен блок (А-В блок)
Синоатриално блок. Атриовентрикуларен блок (А-В блок)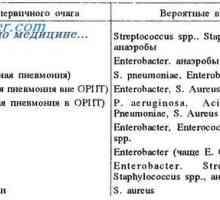 Ръчно сърдечен масаж, за да помогне на дефибрилация. предсърдно мъждене
Ръчно сърдечен масаж, за да помогне на дефибрилация. предсърдно мъждене Пароксизмална тахикардия. Предсърдно и вентрикуларна форма на пароксизмална тахикардия
Пароксизмална тахикардия. Предсърдно и вентрикуларна форма на пароксизмална тахикардия Тахикардичните недоносени удара. камерна ритъм
Тахикардичните недоносени удара. камерна ритъм Холтер: суправентрикуларна
Холтер: суправентрикуларна Подходът към диагноза брадикардия
Подходът към диагноза брадикардия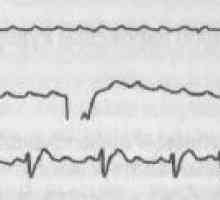 Предсърдно тахикардия
Предсърдно тахикардия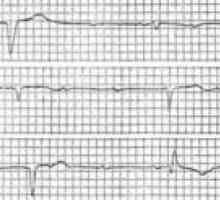 Атриовентрикуларен блок: степента на лечение, симптоми
Атриовентрикуларен блок: степента на лечение, симптоми Брадикардия, сърдечен, лечение, симптоми, причини
Брадикардия, сърдечен, лечение, симптоми, причини Бие сърцето камерни, лечение, причини, симптоми
Бие сърцето камерни, лечение, причини, симптоми Сърдечни аритмии, лечение, причини, симптоми, признаци
Сърдечни аритмии, лечение, причини, симптоми, признаци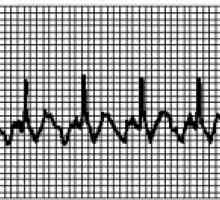 Тахикардия с широк спектър на QRS
Тахикардия с широк спектър на QRS Първа помощ при сърцебиене
Първа помощ при сърцебиене