Невромускулни заболявания
Съдържание
дефинира
мононевропатия. Изолиран увреждане на периферните нерви, например, когато се притиснат, травма, циркулаторни нарушения (загуба Васа vasorum).
Системни заболявания, засягащи нервите, които са чувствителни на натиск, като например диабет, или патологично състояние, което води дифузни съдови нарушения (васкулит), способен да индуцира мултифокална невропатия (или множествена polineyronatiyu).
полиневропатия. Едновременното лезии на периферните нерви, поради възпаление, метаболитни разстройства или токсични ефекти. Клинично дифузен симетрично участие на периферните нерви. Първите, които страдат дисталните крайници, на долните крайници са засегнати преди горната част.
мононевропатия
Най-често срещани след мононевропатия.
синдром на карпалния тунел
Компресия на нерв в китката, когато тя преминава през канала може да се случи:
- izolirovanno- например, при пациенти с прекомерен физически натоварвания (свързан с работата на природата)
- при заболявания, характеризиращи се с повишена чувствителност на нервни стволове на външно въздействие (компресиране)
- когато компресия на ствола на нерв в карпалния тунел хипертрофирано тъкан (таблица. 1).
Таблица 1. Състояния, свързани със синдрома на карпалния тунел
бременност захарен диабет Локално деформация поради остеоартрит, костни фрактури Rematoidny артрит микседем акромегалия амилоидоза |
Клиничните прояви на капенето на синдром на карпалния:
- болка в китката или предмишницата, особено през нощта или при напрежение
- пареза (парализа) и мускулна атрофия на кота палец (на длан)
- намаляване на чувствителност в областта на инервация на средната нерв (фиг. 1)
- парестезия по нерв, които възникват, когато набра на карпалния тунел (Tinel симптом)
- Като правило, двустранно участие.

Фиг. 1. Разпространение зони на инервация на средната, улнарния и радиалните нерви в повърхността на ръката и предмишницата
Диагнозата може да бъде потвърдена чрез електрофизиологични изследвания. Определяне на кръвната захар, хормони на щитовидната жлеза, СУЕ, може да помогне в създаването на точна диагноза.
Видео:. Teleseminar по темата "невромускулни заболявания" Лектор: Левицки Глеб Николаевич
Лечение определя от тежестта на пациента. Основните терапевтични мерки:
- фиксиране на мускулите, особено през нощта, в частично изтеглено положение, четката след това трябва да бъде в състояние да разширение
- диуретици - ефектът е неясен
- прилагане кортикостероиди карпалния тунел лумена
- Хирургично декомпресия на средния нерв.
Невропатия на лакътния нерв
На лакътния нерв може да бъде изложен на компресия на различни нива, но най-често това се случва в лакътната става.
Клиничните прояви:
- Болка и / или парестезия (изтръпване характер), простираща се от лакътя надолу на лакътния повърхност на предмишницата
- парализа или слабост на вътрешните мускули на ръката (поражение на котата на палеца на мускулите)
- намаляване на чувствителност в областта на инервация на лакътния нерв (фиг. 1)
- хронични лезии формирани нокти четка.
Определяне на проучвания на проводимост, използващи elektroneyrograficheskogo точно определя мястото на лезията на улнарния нерв.
Когато леки лезии могат да бъдат ефективни фиксиращи рамена една нощ изправи в лакътната става, която осигурява намаляване на компресия на ствола на нерв. При по-тежки увреждания положителен резултат осигурява хирургична декомпресия или транспониране лакътния нерв, обаче, пълна регресия на неврологични симптоми не винаги е наблюдавано. Оперативна намеса е показано при постоянна traumatization лакътния нерв, който е придружен от постоянна болка и / или прогресивна двигателно увреждане (пареза).
Радиална нерв пареза
Компресиране на радиалната нерв в горната част на ръката може да доведе до развитието на синдром на остър "Надвиснали четка", а понякога има загуба на чувствителност в областта на радиалния нерв инервацията (фиг. 1). Обикновено това поражение е следствие на продължителен престой ръка в необичайно положение, например чрез обесване в неудобно положение с местата в ръка сцепление при алкохолна интоксикация ("В събота вечер парализа").
Пареза на раменния сплит
В допълнение към силно увреждане на сплит раменната (например, в резултат на родова травма или мотоциклетисти пътно-транспортно произшествие) лезия на плексус, може да се дължи на други причини. горна сплит се нарича поражение парализа на Erb, и по-ниско - парализа Klyumpke.
допълнително предимство
Допълнителното ребро или хипертрофирано съединителната тъкан може да доведе до притискане на брахиалния плексус в гръдния отвор. На определен етап от развитието на неврология и неврохирургия, се състоя hyperdiagnostics това състояние и, като следствие, висока честота неразумно хирургия. Към днешна дата, се смята, че хирургична интервенция е показан за пациенти с прогресивен пареза на вътрешните мускули на предмишницата, тежка загуба на чувствителност (в хода на нерв лакътния) и диагноза потвърждава чрез електрофизиологични методи за проверка. Визуализация на сплит раменната с ЯМР обикновено е неефективно. За рентгеново изследване е възможно да се открият допълнителни ребра, но компресиране на ствола на нерв не може да се визуализира от фиброзна тъкан.
тумор Penkosta
Бронхогенен карцином връх може да покълнат в ниски гърба на плексус брахиалната, причинявайки болка в увеличаване едноименния рамо дисталния парализа и хипотрофия и намалена чувствителност към дарматоми С7, С8 и Th10. Възможно е също така синдром на Хорнер в резултат на поражението на Преганглионарните вегетативни влакна. Симптоматика е подобен на първични и метастатични тумори.
Диагностични възникнат затруднения при сплит лезии на пациенти с карцином на млечната жлеза след курса на лъчева терапия, тъй като на неврологичен дефицит може да бъде следствие на тумор или пролиферация радиация плексит.
Идиопатична брахиален плексит (невралгична amyotrophy или брахиален нерв невропатия)
Състоянието се характеризира с остра болка в рамото и горната част на ръката. По очевидни причини, не е, въпреки че болестта може да се случи след ваксинация или хирургия. След регресия болка (няколко дни или седмици) показва частична парализа и мускулна слабост okololopatochnoy група, както и по-далечни горен крайник мускулни групи. Особено податливи да се защити от предната разностранен мускул, което е съпроводено с развитието на атрофия крилата форма остриета (Фиг. 2). Поражението обикновено е едностранно, с минимална загуба на чувствителност. Електрофизиологични изследвания често са неефективни, но могат да се разкриват признаци на денервация на засегнатите мускули. Съставът на CSF не се променя. Специфично лечение не съществува, по-голямата част от пациентите в 1,5-2 години, възниква спонтанно възстановяване.

Фиг. 2. крилата форма остриета
Paresteticheskaya meralgiya
Компресиране латерална бедрената кожен нерв преминаване под слабините svyazkoy- характеризиращо се със загуба на чувствителност в областта на техниката (фиг. 3). Началото на заболяването е свързано по-специално с промяна в теглото на пациента (увеличаване или намаляване).

Фиг. 3. Paresteticheskaya meralgiya. Нарушения на Схема чувствителност разпространение с лезии на страничната бедрената кожен нерв
Страничната подколенен паралитика
Поплитеалната нерв податливи на щети компресия в района, където го обгражда гърлото на фибулата. проявена синдром виси крак (Поради разгъватели пареза на крака). Слабост едновременно се появят в задната разширението и отвличането на крака със загуба на чувствителност на различните тежест. Това състояние често се случва в имобилизирани пациенти и пациенти с повишена чувствителност към компресия на нервните стволове, като диабет. Висяща спиране може да се дължи на лезии на гръбначния стълб (обикновено L5). Този синдром трябва да се разграничи от лезиите на перонеална нерв, който се характеризира цялостни вътрешна ротация на крака, тъй като задната тибиална мускул се инервирани от тибиалната нерв, перонеална вместо. Въпреки това, електрофизиологично изследване е необходимо да се изясни мястото на лезията на нерва. Увреждане на перонеална нерв обикновено обратимо, като наречени нарушения на проводимостта (neyrapraksiya). Положителен ефект има фиксиране на шината на крака.
мултифокална невропатия
Причини мултифокална невропатия (множествена mononevrit):
- инфилтрация на злокачествен (карцином или лимфома)
- васкулит или заболяване на съединителната тъкан:
- ревматоиден артрит
- системен лупус еритематозус
- периартрит нодоза
- грануломатоза на Вегенер;
- саркоидоза
- диабет
- инфекциозни заболявания:
- проказа
- херпес зостер
- ХИВ
- Лаймска болест;
- Наследствен невропатия с тенденция за парализа на преминаващия-мент.
Най-честата причина за невропатия е мултифокална васкулит с болка, слабост и хипестезия в няколко зони на инервация на периферните нерви. Често засяга долните крайници. Поражения на отделни нерви постепенно се натрупват, се появява асиметрична загуба на крайник.
полиневропатия
Дифузно увреждане на периферните нерви могат да бъдат разделени на групи с лезии мотор, сетивни или смесен нерв. Има патофизиологична класификация полиневропатия, където основният критерий е унищожаването преобладаване на миелиновата обвивка на нервните или нервен ствол директно (demneliniziruyuschaya или на аксоните невропатия съответно). Причините за невропатия са дадени в таблица. 2.
Таблица 2. Причините за полиневропатия
наследствено предразположение инфекциозни заболявания проказа дифтерит ХИВ Лаймска болест възпалителни процеси синдром на Гилен-Баре Хронична възпалителна демиелинизираща полиневропатия саркоидоза синдром на Сьогрен Васкулит (например, лупус, полиартерит) неоплазми паранеопластичните процеси paraproteinemic процеси метаболитни нарушения диабет уремия микседем амилоидни отлагания недохранване Витамин недостатъци, особено тиамин, ниацин и витамин B12 отравяне Например, алкохол, олово, арсен, злато, живак, талий, инсектициди, хексан лекарства Например, изониазид, винкристин, цисплатин, метронидазол, нитрофурани, фенитоин, амиодарон |
Пациентите могат да развият изтръпване и / или пареза на дисталните крайници. Нарушения на движение се характеризират с отпуснат пареза и мускулна атрофия. Трайно развитие на невропатия може да доведе до деформация на стъпалата и дланите (кух крак - Фиг. 4 и нокти четка съответно). Тежка загуба на сетивни влакна могат да бъдат придружени от развитието на невропатични язви и деформиране на ставите (фиг. 5). Възможна отнасящ автономна дисфункция. Клиничните признаци са същите, както в напредналите лезии на периферните двигателни неврони с отпуснат парализа, хипотония и намаляват сухожилни рефлекси. Загубата на собственото усещане в дисталните крайници може да се придружава от сензорна атаксия. Характеризира се с понижена болка, температура и тактилна чувствителност, но тип "чорапи и ръкавици." В някои случаи, може да се открие удебеляване на периферните нерви. Тактика на пациенти с проучване полиневропатия са показани в таблица. 3.

Фиг. 4. кух крак

Фиг. 5. Невропатия десен глезен (вляво) и краката (Шарко артропатия sprava-)
Таблица 3. Разглеждане на пациента с невропатия
анализ на кръв Клинични брой анализ броене, ESR, глюкоза, електролити, урея, чернодробни ензими и хормони на щитовидната жлеза, витамин B12, серумен протеин електрофореза, идентифициране на автоантитела urinoscopy Микроскопски анализ, за да потвърдите васкулит определи съдържанието на глюкоза, порфирини, протеин Бен Джоунс преглед CSF Повишеното съдържание на протеин, по-специално при възпалителни невропатии неврофизиологични изследвания Изследването на скоростта на двигателя и сетивни нерви и ЕМГ Рентгенография на гръдния кош За да изключите саркоидоза, карцином Специални проучвания за отделните пациенти Биопсия на периферните нервни влакна с неизвестен характер невропатия и влошаване на състоянието на пациента. Изработено да потвърди наличието на васкулит, проказа, и хронична възпалителна демиелинизираща полиневропатия. А биопсия на костен мозък, скелетната изпит по подозрения миелом. При определени условия - специфични кръвни тестове, като наследствени невропатии - ДНК анализи за вродени метаболитни нарушения - откриване на ензими от левкоцитите с Лаймска болест - откриване на антитела към Borrelia. |
Лечение на пациенти с полиневропатии определят основно причинява заболяване. Пациенти с възпалителни полиневропатии изискват хоспитализация в специализирани отдели. Пациенти с остра възпалителна демиелинизираща полиневропатия (синдром на Guillain Barre) Може да се наложи спешна медицинска помощ. Demneliniziruyuschaya хронична възпалителна полиневропатия (CIDP) и полиневропатия васкулит изисква използването на кортикостероиди и / или имуномодулиращи лекарства, включително имуносупресори (азатиоприн, циклофосфамид или циклоспорин), интравенозен имуноглобулин или плазмафереза. Симптоматично лечение може да намали шансовете на усложнения, включително нарушения на вегетативните функции и болкови синдроми.
Важно е да се прави разлика синдром на Guillain-Barre и HVPD - (. Таблица 17.4) demielini-ziruyuschie заболявания на периферните нерви демиелинизация на ЦНС.
Таблица 4. Болести, водещи до демиелинизация. Класификация според локализацията на първична лезия и естеството на заболяването
Централна нервна система | Периферната нервна система | |
остър | Остър дисеминиран енцефаломиелит (ADEM) - рядък | синдром на Guillain-Barre - достатъчно често |
хроничен Видео: esophagoplasty | Множествената склероза често се оказва, | Хронична възпалителна демиелинизираща полиневропатия (CIDP) - рядък |
миастения
Автоимунно заболяване, при което по-голямата част от пациентите, идентифицирани циркулиращи антитела ацетилхолинови рецептори невромускулните синапси (фиг. 6). Като възможни причини тимусен патология (хиперплазия, атрофия или тумор - тимома). Заболяването е сравнително рядко, записани 0,4 случая на 100 000 средно за година, но тъй като по-голямата част от пациентите да оцелее, броят на случаи достига 1 на 10 000. засяга всички възрастови групи.

Фиг. 6. невромускулната синапс
клиничните прояви
- птоза
- Диплопия ограничено движение на очните ябълки
- Слабостта на мускулите на лицето
- "Miastenika Voice"
- Слабост на затваряне на очите
- Нарушения булбарна:
- дисфагия (и храна получаване в носните проходи)
- дизартрия (с носа нюанс)
- Участието на дихателната мускулатура (остра мехурчести и респираторни заболявания, причинени от миастения изискват спешна медицинска помощ)
- Слабостта на мускулите на шията и крайниците, повишаване към края на деня и след натоварването ("Патологична умора").
изследване
- Определяне на антитела към ацетилхолин рецептори в серума (15% от пациентите отрицателен резултат тест).
- Пробата с въвеждането на антихолинестеразни лекарства: преходно и бързо нарастващата подобряване след интравенозно приложение edrofoniuma (антихолинестеразни лекарство е кратко действие, блокиране на катаболизма на ацетилхолин, временно увеличаване на съдържание). (Руската федерация се използва теста с неостигмин метилсулфатната). Тестът е по-ефективен при използване на метода на двойно-сляпо проучване. С оглед на възможните ефекти на никотин-, дължащи се на по-високо ниво трябва да се гарантира, че спешното прилагане на атропин и реанимация.
- ЕМГ, включително изследването на игла отклоняване на капацитета на отделните влакна.
- Изследване на функцията на щитовидната жлеза при едновременно хипертиреоидизъм.
- При пациенти с тимома открити антитела набраздена мускулна тъкан.
- CT предната медиастинума за откриване на тимуса хиперплазия.
лечение
- антихолинестеразни лекарства, пиридостигмин например, като симптоматично лечение. Пациентите изискват постоянно нарастване дозиране на лекарство, което може да доведе до развитието на никотинови странични ефекти с повишено слюноотделяне, повръщане, болка в епигастриума, и диария. В редки случаи може да се развие холинергична криза
- кортикостероиди (Преднизолон) се назначава, когато средната тежест на заболяването се поддава на друго лечение. Лечението започва с ниска доза с постепенно увеличаване на дозата, лекарството се използва за един ден. В началото на лечението може да се увеличи симптоми. Стационарната третиране е показан в началото на използването на кортикостероиди при пациенти с генерализирана форми на заболяването. С настъпването на ефект, дозата може да бъде намалена в зависимост от клиничната картина.
- имуносупресори (AZA), използвани в комбинация с кортикостероиди за заболявания на умерена тежест.
- тимоктомия показан за Тим и младите пациенти в ранните стадии на болестта да се намали нуждата от медикаментозно лечение и най-малко - за да се постигне пълна ремисия.
- плазмафереза или препарат интравенозен имуноглобулин като средство за тимектомия и тежки форми на заболяването.
Видео: Маршрут до - обратно, неговата цена и т.н .. Panchakarma Tour.
Пациенти с миастения трябва да избягват прием на някои антибиотици като аминогликозиди, поради тяхната блокиращ ефект върху нивото на нервно-мускулната синапса.
Други Миастенният синдроми
По-малко невромускулна синапс могат да страдат в резултат на наследствено заболяване или поради процес naraneoplasticheskogo (миастеничен синдром на Lambert-Eaton).
Основните причини за миопатии са показани в таблица. 5. Клинично миопатия проявява слабост на мускулите на тялото и близки краища. Възможно е да има слабост на мускулите на лицето и мускулите на шията, откриваеми в флексия и / или разширение. Походката става нестабилна. Когато придобитото характер на мускулно заболяване слабостта може да бъде сравнително умерено, поне в ранните етапи, и сухожилни рефлекси с течение на времето остават непокътнати.
Таблица 5. Причините за миопатии
наследствени фактори мускулна дистрофия метаболитни миопатии инфекциозни заболявания газова гангрена стафилококова миозит Вирусна инфекция (грипен вирус, Коксаки, ECHO) Паразитите (цистицеркоза, трихиноза) възпалителни процеси полимиозит дерматомиозит саркоидоза неоплазми Дерматомиозитът - може да е резултат от процеса на Паранеопластичният Метаболитните (придобитите) нарушения тиреотоксикоза Синдром на Кушинг остеомалация Токсемия (от медикаменти) кортикостероиди Халотан - злокачествена хипертермия (рядко) Други лекарства |
Разглеждане на пациента с миопатия:
- Кръв анализ:
- СУЕ, автоантитела (ако е придобит заболявания)
- креатин киназа - ниво рязко увеличава поради освобождаването от увредени клетки
- ЕМГ
- мускулна биопсия.
мускулна дистрофия
distrofinopaties
Заболяването се причинява от мутация на ген, свързан с X-свързан и е отговорен за синтеза на мускулния протеин дистрофин. През деца, юноши и възрастни. Децата формират (Мускулна дистрофия тип Дюшен) Се появява най-силно. Засегнатите момчета в ранна детска възраст растат слабост в близки краища. Характерна особеност е катерене "стълба" (знак Феномен). Мускулите могат да се появят хипертрофична тибията (фиг. 7) поради заместването на мускулните влакна на съединителната тъкан (psevdogipertrofiya). Децата обикновено се ограничават до инвалидна количка до юношеството. Заболяването се развива стабилно, смъртта настъпва от сърдечен или дихателни усложнения преди навършване на 20 години. По-малко тежко протичане наблюдава в началото на заболяването в юношеска възраст или зряла възраст (Мускулна дистрофия тип Бекер). Заболяването обикновено не е опасно за живота на природата, но тя често е свързана с прогресивно увреждане. В момента има възможност за диагностициране на мускулна използване молекулярен анализ на гена на дистрофин.

Фиг. 7. Psevdogipertrofiya пищялите
Други мускулни дистрофии
миотонична дистрофия - заболяване с автозомно доминантен начин на наследство Nym при което пациентите представляват напрежение ненормално продължително мускул (миотония). Манифест невъзможност да се отпуснете мускулите. Характерна особеност е перкусии миотония, която се открива чрез рапира чук мускул. Миотония може да се диагностицира чрез електромиографично изпит.
Типичните симптоми:
- двустранна птоза
- слабост на лицето
- парализа и слабост на мускулите стерноклейдомастоидалния
- ранна катаракта
- свързани с ендокринни нарушения (диабет, плешивост и тестикуларна атрофия).
Както терапия за фенитоин миотония или мексилетин се използват. при наследствен миотония наблюдаваното умерено атрофия и мускулна слабост.
Face-Рамо мускулна дистрофия То е автозомно доминантно заболяване. Пациентът има двустранна слабост на мускулите на лицето и птеригиум подреждане на остриета. В допълнение към парализа и слабост на проксималните мускули на горните крайници обикновено са слабост на мускулите на гърба и тазовия пръстен, там е нестабилна походка и лумбален hyperlordosis. По-рядко срещани в мускулни дистрофии и вродени миопатии се отразява на мускулите на очната ябълка и фаринкса.
Други наследствени заболявания
метаболитен разстройства, такива като glycogenoses, Те могат да бъдат придружени от мускулна слабост, често се свързва с миалгия и крампи.
при семейство периодични парализи тежка мускулна слабост, припадъци могат да бъдат предизвикани от стрес, храна, консумирането на храни с високо съдържание на въглехидрати, продължително излагане на студ. Заболяването може да бъде свързано с хипо- и хиперкалемия.
придобито заболяване
възпалителни миопатии
полимиозит Това може да се развие като изолация, кука и заедно с други автоимунни заболявания на съединителната тъкан, такива като системна склероза, алвеолит и синдром на фиброзна PTegrena.
дерматомиозит съпътстващо заболяване е възпалително миопатия с характеристика виолетов (heliotropic) Обрив по лицето. Светлият червено обрив може да бъде локализирана на ставите, на предната повърхност на гърдите, повърхности екстензорни. Някои пациенти с дерматомиозит, особено при мъжете на възраст над 45 години, има често злокачествен тумор, например рак на бронхите или стомаха. ;
Клиничните прояви на възпалителни миопатии са същите, както при проксималния миопатия, но могат също да присъстват като резултат от дисфагия зацепване гърлото, мускулни болки и свръхчувствителност. Възможно е също така артралгия, и феномена на Рейно.
След хистологично потвърждение на диагнозата се извършва лечение кортикостероиди и имуносупресори (например, азатиоприн). Пациентите трябва да се наблюдават в продължение на няколко години, много от тях остават мускулна слабост. Един от хистологично диагноза варианти на заболяването - миозит с телата на включване - лечение не може да бъде. Това състояние - много често срещана форма на придобита мускулно заболяване, което засяга предимно възрастните хора. Характерна особеност е избирателната поражението на флексорите на пръстите на ръцете и четириглавия мускули. Липса на ефект на имуносупресивни средства е в основата на хипотезата за вторични възпалителни реакции, свързани с дегенеративни промени в мускулната тъкан.
Неврология за общопрактикуващи лекари. L. Ginsberg
 Първа помощ за дезорганизация на асиметрични множество лезии
Първа помощ за дезорганизация на асиметрични множество лезии Първа помощ в травма и нерв компресия синдром
Първа помощ в травма и нерв компресия синдром Ако главоболие васкулит и полиартрит
Ако главоболие васкулит и полиартрит Усещането за парене в краката причинява преглед и лечение с усещане за парене в краката
Усещането за парене в краката причинява преглед и лечение с усещане за парене в краката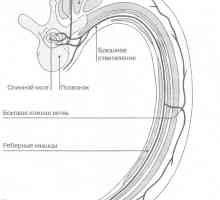 Гръбначния нервите
Гръбначния нервите Увреждане на кръвоносните съдове и периферните нерви фрактури на костите при децата
Увреждане на кръвоносните съдове и периферните нерви фрактури на костите при децата Терминология и класификация на периферните нервни наранявания
Терминология и класификация на периферните нервни наранявания Невропатия СПИН
Невропатия СПИН Периферна невропатия
Периферна невропатия Перонеална amyotrophy на Charcot Marie наследствено заболяване се характеризира с бавно прогресивно…
Перонеална amyotrophy на Charcot Marie наследствено заболяване се характеризира с бавно прогресивно… Полиневропатия (полиневрит) Едновременно недостатъчност на много периферни нерви, проявява чрез…
Полиневропатия (полиневрит) Едновременно недостатъчност на много периферни нерви, проявява чрез… Мононевропатия (неврит и невралгия) е изолиран лезия на отделните нервни стволове. Етиология.…
Мононевропатия (неврит и невралгия) е изолиран лезия на отделните нервни стволове. Етиология.… Периферна съдова аневризма е причинено от атеросклероза, травма, понякога arrosion съд може вродена…
Периферна съдова аневризма е причинено от атеросклероза, травма, понякога arrosion съд може вродена… Aortoiliac тип. В зависимост от степента на запушване се случва с интермитентно накуцване болка в…
Aortoiliac тип. В зависимост от степента на запушване се случва с интермитентно накуцване болка в… Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,…
Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,… Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,…
Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,… Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,…
Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,… Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,…
Здраве Енциклопедия, болест, лекарства, лекар, аптека, инфекция, резюмета, пол, гинекология,… Мононевропатия
Мононевропатия Изтръпване: причини, лечение, симптоми, признаци, диагностика, профилактика
Изтръпване: причини, лечение, симптоми, признаци, диагностика, профилактика Заболявания на периферната нервна система и на двигателните неврони
Заболявания на периферната нервна система и на двигателните неврони