Хирургично лечение на паращитовидните жлези

Съдържание
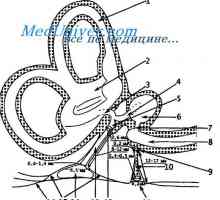
Около четвърта седмица на бременността в човешки ембриони, формирани от пет чифта фарингеална джобове ендодермални произход.
Долна паращитовидните жлези, получени от трети с хриле двойката джобове (и тимус), докато горната жлеза образуван от четвъртата двойка. Приблизително 85% от паращитовидните жлези се намират на разстояние 1 см от кръстосването на повтарящи ларингеален нерв, долната щитовидната артерия. Горна паращитовидните жлези обикновено са разположени дорзалната на нерв, докато долните жлеза обикновено разположени вентрално спрямо него. Жлезите също могат да бъдат открити в някои необичайни места. Тъй като по-ниските паращитовидните жлези вече мигрират по време на онтогенезата, те често се срещат ектопично. Повечето хора имат четири паращитовидните жлези, които са разположени по двойки на щитовидната жлеза фланг. В 22% от тези, открити повече от паращитовидните жлези. По-малко жлези се среща в 3-5% от индивидите. Нормални паращитовидните жлези обикновено са разположени в мастната тъкан, имат цвят от златисто жълт до светло кафяв, и с тегло 40-50 г перфузия паращитовидните жлези за предпочитане проведени през долната щитовидната артерия, високо щитовидната артерия, но също така може да подхранват и горна и долна паратироиден жлеза.
Показания за хирургично лечение
Основно хиперпаратиреоидизъм (pgpt)
Това заболяване засяга 1: 500 жени и 1: 2000 мъже. Основно хиперпаратиреоидизъм е най-честата причина за хиперкалциемия сред амбулаторни пациенти, и заедно с хиперкалциемия, причинена от костни метастази причинява по-голямата част (> 90%) от увеличението на калций в кръвта. Въпреки че по-голямата част от случаите са спорадична PGPT, заболяването може също да съдържа генетични синдроми: MEN I, MEN IIA изолира семейство хиперпаратиреоидизъм хиперпаратиреоидизъм и фамилна комбинирана с тумори челюст. PGPT е най-ранната и най-честата проява на синдрома на мъже, които аз, и 80-100% преди 40-годишна възраст се развиват хиперкалциемия. Причината за синдром MEN е Menin зародишните клетки мутация. Сред пациентите с синдром MEN БКП, от друга страна, хиперпаратиреоидизъм се развива само в 20% от случаите и обикновено се извършва не толкова трудно. синдром на БКП MEN възниква в резултат на мутация протоонкогенния RET а. В единични случаи, 85% от причината на хиперпаратироидизъм е един увеличен паращитовидната жлеза (аденом) в 11% от случаите възникнат многократно увеличение на паращитовидните жлези (хиперплазия), 3% от случаите - аденом в две паращитовидните жлези, 1% - паратироиден карцином. Паратироиден карцином може да бъде заподозрян в случая с кратка история, значително увеличение на калций в кръвта и паращитовидната напипва. В наследствени форми на хиперпаратиреоидизъм заболяване често се свързва с множество лезии на паращитовидните жлези и по-висок риск от рецидив или устойчивост на заболяването. Частен хиперпаратиреоидизъм във връзка с тумори на челюстта, свързана с по-висок риск от паратироиден карцином.
PGPT класическите симптоми са болки в костите, камъни в бъбреците, болки в корема, психични разстройства и тежка слабост. Освен това, може да има полиурия, никтурия, полидипсия, запек, болки и мускулни спазми. При това заболяване може да възникне хипертония, остеопения и остеопороза, подагра и псевдоподагра, язвена болест и панкреатит.
диагностични тестове
Други причини за хиперкалциемия могат да бъдат премахнати чрез внимателно историята и преглед на заболяването. PGPT характеризира с хиперкалцемия (95%), хипофосфатемия (50%), hyperchloremia (30%), съотношението на концентрациите на фосфор към хлорид 33 (95%), увеличение на калций в дневно урината и високо или много високото съдържание на интактен паратироиден хормон (РТН). Увеличаването на концентрацията на алкална фосфатаза показва участието в патологичния процес на кост (остеит кистозна фиброза). За да се избегне семейство gipokaltsiuricheskuyu доброкачествена хиперкалциемия обикновено се извършва ежедневно събиране на урина. Доброкачествена фамилна gipokaltsiuricheskaya хиперкалцемия (SDGG) - наследствено заболяване, което се причинява от мутации на ген калциев рецептор (CaSR) и се характеризира с ниско (< 50 мг) суточной экскрецией кальция. Дополнительным дифференциальным тестом является определение соотношения кальция в сыворотке крови к клиренсу креатинина: у пациентов с СДГГ этот показатель составляет менее 0,01, в то время как у пациентов с ПГПТ обычно превышает 0,02.
Локализацията на паратироидни тумори обикновено се определят с помощта на неинвазивни методи: сканиране с Тс-99т и ултразвук. В случай на рецидив или постоянство на болестта да се определи местоположението на паращитовидната проведено ядрено-магнитен резонанс и инвазивни изследвания - високо селективен венозна катетеризация с определението на ПТХ, тънка игла аспирация биопсия на паращитовидната твърди, ангиография. Задължителното прилагане на неинвазивни методи на изходно ниво е spornoy- обаче повечето лекари са съгласни, че са необходими тези методи, както и минимално инвазивни техники за рецидивиращо заболяване. Чувствителност сканиране T 99sh технеций е повече от 80% при диагностицирането на уголемени паращитовидните жлези, и когато се използва във връзка с еднофотонна емисионна компютърна томография, този метод е много информативни за идентифициране ектопична тумори. US паращитовидните жлези често се използва като допълнителен диагностичен метод, чувствителността му е по-висока от 75% в специализирани центрове. Важно е да се отбележи, че диагнозата на едновременно унищожаване на няколко паращитовидните жлези, повечето образни техники има по-ниска чувствителност. След първото използване на интра-оперативна определяне на РТН през 1993 г., в тази техника стана широко използвани за оценка на адекватността на резекция на паращитовидните жлези. Въпреки че е вече широко се използва техники предоперативни изображения и изстрел хирургически подход преди да препоръча някакви методи за ежедневната практика, е необходимо, за да получите резултатите от дълго catamnesis и проучвания pharmacoeconomics.
хирургично лечение
Указания и подготовка за паратироидектомия
Паратиреидектомия обикновено се извършва при пациенти, които имат класическите клинични прояви и метаболитни усложнения PGPT. Остава спорен дали да се направи пациенти паратиреидектомия трябва да бъде безсимптомно заболяване. Един въпрос, който остава нерешен, е липсата на консенсус относно това кой вариант на болестта се счита безсимптомно. През 1990 г. на Националния институт по здравеопазване (NIH), САЩ проведоха първата конференция на тази тема, която идентифицира асимптоматична PGPT като "липса на общи симптоми и признаци PGPT, включително костите, бъбреците, стомашно-чревни и нервно-мускулни заболявания." В групата на пациенти със съдържание на калций, по-малко от или равно на 12 мг / дл се препоръчва тактика без операция. Това се основава на данни от наблюдателни проучвания, които показват стабилност на калций, образуването на бъбречни камъни и липсата на продължително наблюдение. Асимптоматичното хиперпаратиреоидизъм паратиреидектомия може да се препоръчва при пациенти на възраст под 50 години.
Втората конференция за преразглеждане на критериите NIH за паратиреидектомия при пациенти с асимптоматична PGPT се състоя през 2002 г. Новите препоръки са много подобни на предишната, но следните промени бяха: паратиреидектомия препоръчва в следните случаи :. С умерено нарастване на калций в кръвния серум (т.е.. ако съдържанието на калций надвишава 1 мг / дл в нормални граници) и с намаляване на костната минерална плътност във всяка част на скелета (китката, прешлени или бедрото) с повече от 2,5 SD съгласно Т кри teriyu (вместо Z-тест). Експертна група продължава да се препоръча "пази" използване невропсихологични разстройства, сърдечно-съдови нарушения, менопауза, стомашно-чревни симптоми и увеличаване на костната или пикочните маркерите на костния метаболизъм като основни означения за паратироидектомия.
Въпреки това, по-скорошни изследвания са показали, че истинската асимптоматична хиперпаратиреоидизъм е рядкост. Пациентите без класическите симптоми на заболяването често се оплакват от отпадналост, умора, полиурия, полидипсия, никтурия, болки в костите и ставите, запек и др. При оценяването на качеството на живот чрез цялостна специфични въпросници (като SF-36 и други) при пациенти с хиперпаратиреоидизъм маркирани спад в сравнение със здрави индивиди. Освен това, след паратироидектомия подобрява не само класически, но също така не-специфични симптоми, описани по-горе. Освен паратироидектомия подобрява преживяемостта при пациенти (двете симптоми и без него), е икономически по-оправдано в сравнение с наблюдение на живот се извършва успешно, и 95% от пациентите с минимална (< 1%) уровне осложнений. Таким образом, наиболее опытные клиницисты рекомендуют проведение паратиреоидэктомии высококвалифицированными хирургами у большинства пациентов, за исключением больных с крайне высоким оперативным риском.
Извършване паратиреидектомия
По въпроса за избора на оптимален терапевтичен подход е задължително да се влияе от две неща: дали заболяването е спорадично или фамилна и дали повторна операция. Необходимо е също така да се вземе предвид наличието на конкурентна заболяване на щитовидната жлеза, изискващи оперативно лечение. Поставете разрез и тъкан разделяне се извършва, както е описано по-горе след тиреоидектомия. За идентифициране паращитовидните жлези е от съществено значение да има "сух" оперативно поле. Средните вени на щитовидната жлеза са вързани на разстояние и се пресичат, за да може да прокара медиалния щитовидната лоб. Пространството между сънната синусите и щитовидната жлеза се разделят чрез рязко и тъп, ниво krikoidnogo хрущяла на тимуса се изолират и повтарящи ларингеални нерви. В повечето случаи, паращитовидните жлези се намират на разстояние от около 1 cm от нерва, преминаване на ниско щитовидната артерия - горната жлеза обикновено се намира по-дълбока и по-ниска жлеза - повърхностно активно вещество или шип на нерв. Тъй като паращитовидните жлези често са открити в мастната тъкан, е необходимо внимателно да се разгледат всички мазнини дяловете в типичния за местоположението на паращитовидните жлези.
} {Модул direkt4
Двустранен подход срещу едностранните
По традиция, опитен хирург ръце в 95% от случаите са всички 4 паращитовидните жлези, без изследвания преди изображения. Последователи едностранен подход, тъй като предимствата на този метод показва по-малко повтарящи се ларинкса нерв травма, следоперативен по-слабо изразена хипокалциемия, по-кратък следоперативен период и началото на изписване от болницата. Един възможен недостатък на този метод е рискът от липсващи или разместени множество ектопична паращитовидните жлези.
Повечето хирурзи използват едностранно или централен подход локализирането след приложни техники и при използване на интраоперативни изображения и интраоперативна измервания на съдържанието на ПТХ. Ние вярваме, че тези две проучвания относно локализирането на паращитовидните жлези - сканиране с Tc-99m и САЩ - при пациенти с спорадично хиперпаратиреоидизъм намерите същата единна формация, която в 95% от случаите, е единственото необичайно жлеза. Пациенти със спорадична и PGPT-специално по време на предоперативните изследвания локализация момента препоръчани паратироидектомия централна секция на 2,5 см с интраоперативно измерване на РТН. Ако съдържанието ПТХ е намален с повече от 50% в рамките на 10 минути след отстраняване на засегнатия паращитовидната жлеза, операцията е приключила. Ако не - повтори измерването на концентрацията на ПТХ в следващите 10 минути, тъй като някои пациенти спад е бавен. Двустранен подход е оправдано при пациенти с доказана фамилна форма на заболяването, с отрицателни или противоречиви резултати от проучвания за локализирането на паращитовидните жлези, вторичен и третичен хиперпаратироидизъм, както и при лечението на литий в историята. Ако по време на операцията диагностициран паращитовидната рак, резекция на щитовидната жлеза се извършва лоб и регионалните лимфни възли от тази страна.
Междинна сума паратиреидектомия срещу общо паратиреидектомия с автотрансплантация
При пациенти с множествени лезии паращитовидните жлези могат да бъдат направени паратироидектомия субтотална или общо паратироидектомия с автотрансплантация. В последния случай, малки фрагменти 12-20 (1x1 mm) паратироиден тъкан се поставя между мускулите на предмишницата на не-доминиращ страна. Местоположение коприна лигатура марка, и лесно можете да премахнете фрагментите, ако пациентът развие хиперкалциемия. Скоростта на повторение на субтотална или общо тиреоидектомия е приблизително същата. Въпреки това той отбеляза, че 5% от автоложна паращитовидната тъкан може да бъде неуспешен. Така субтотална паратироидектомия се предпочита. Най-нормална биопсия на простатата е първият, оставяйки около 50 грама на тъкан (нормален размер на простатата) - ако тя изглежда жизнеспособен останалите жлеза се отстранява. Пациенти, които изпълняват всяка от тези операции трябва да се съхраняват в замразено тъкан. Паращитовидните жлези обикновено не се разглеждат редовно по време на операция, само ако това е необходимо, за да се определи дали има нормално или болно паращитовидната тъкан. Както и при операции на щитовидната жлеза, извършени видео-асистирана и ендоскопска аксиларни подход, но техните предимства пред отворен достъп не са доказани.
Устойчиви и периодично първичен хиперпаратиреоидизъм
След операцията в 5-10% от случаите на хиперкалциемия се поддържа постоянна. хиперкалцемия рецидив е рядко, по-често при пациенти с фамилна болест варианти и се наблюдава след определен период на нормокалциемия (обикновено около 6 месеца. или повече). Най-честите причини за персистираща или рецидивираща хиперпаратиреоидизъм са неразпознати желязо в областта с нормална или извънматочна локализация недиагностицирани хиперплазия, по-голям брой паращитовидните жлези, субтотална резекция, паратироиден карцином, или paratiromatoz (имплантиране на тумора, целостта на които е прекъсната при отстраняване). Най-често ектопична паращитовидните жлези при пациенти с упорита или повтаряща PGPT определя paraezofagalno (28%), медиастинален (26%), intratimicheski (24%), intrathyroidal (11%) в обвивката каротидната (9%) и високо на врата (2 % - "nespustivshiesya" жлеза). Клинична управление на тези пациенти включва потвърждаване на диагнозата - специално изключването на фамилна доброкачествена giperkaltsiemii- на изследването протокола на предишната операция и хистологични изследвания zaklyucheniya- поведение изображения, които се изискват в тази група пациенти. Преди операцията винаги се извърши проучване на мобилността на гласните струни. Необходимостта от повторно операция на пациенти с "меки" симптоми на болестта, е спорен. Обикновено повторно работи първо в областта на шията, но 1-2% от пациентите могат да изискват средно стернотомия. Рутинно криоконсервация трябва да се извърши, и избирателно - автоложна трансплантация. Обикновено, в ръцете на опитни хирурзи reoperation е успешно повече от 90% от случаите обаче повтаря паратироидектомия обикновено се свързва с по-голяма честота на усложнения в сравнение с основната операция.
Видео: Ендоскопска отстраняване на паращитовидните жлези в ляво
вторичен хиперпаратиреоидизъм
Това заболяване е най-често при пациенти с краен стадий на бъбречна недостатъчност, обаче, може да се развие и други състояния, включващи хипокалцемия (като липса на витамин D, идиопатична хиперкалциурия, gipermagnezemiya) и по време на продължителна терапия литиев лекарства.
Индикациите за хирургически процедури, за да се увеличи съдържанието на калций и фосфор продукти 70, бъбречна остеодистрофия, с или без болка в костите, силен сърбеж, ектопична калцификация на мека тъкан и тумор калцификация, калциев съдържание на повече от 11 мг / дл в комбинация със значително по-високи концентрации на РТН и kaltsifilaksis ,
В деня преди пациенти хирургия хемодиализата на за корекция на електролитните нарушения (по-специално калиев концентрация). В такива случаи, операцията се извършва от двете страни, и работи или субтотална паратироидектомия напускане хистологично потвърдена добре васкуларизирана остатък хиперпластични паратироиден тегло около 50-60 мг от nerva- за връщане или общо паратироидектомия със същото количество на автоложни тъкани. Едновременно с това обикновено се провежда горната тимоктомия, тъй като 15% от пациентите може да има хипер пети желязо.
Специално условие: семейство хиперпаратиреоидизъм
Пациенти с наследствени синдром MEN I трябва да се лекува хиперпаратиреоидизъм първата (преди лечението на други тумори). Всички жлези трябва да бъдат идентифицирани, ектопична жлеза да бъдат намерени в гърлото и горната част на медиастинума, всички пациенти трябва да бъдат проведени двустранно цервикален тимектомия поради честото присъствие на тимуса карциноид локализация. Това може да се извърши Междинна сума (автори предпочитан) или общо паратироидектомия, както е описано по-горе. Пациенти с MEN агент синдром трябва да се изследват феохромоцитом и RET мутации за извършване на операция на щитовидната жлеза или паращитовидните жлези. Трябва ли да се заличи само изрично променения жлеза, тъй като има риск от увреждане на паращитовидните жлези при изпълнение на тиреоидна и централната лимфна дисекция, в допълнение, прояви на хиперпаратиреоидизъм при тези пациенти не е толкова агресивни. Паращитовидните жлези нормална форма трябва да бъдат отбелязани, изтрити променения жлеза криоконсервиран.
Видео: Живея здравословно! лечение на хиперпаратиреоидизъм
Усложнения операции на паращитовидните жлези
Основните усложнения са същите като в операции на щитовидната жлеза. Специфични усложнения включват увреждане на повтарящ се ларинкса нерв и gipomagnezemiyu хипокалциемия. Намаляване на калций в кръвта може да възникне поради потискане на нормалната функция на жлезите след отстраняване adenomy- увреждане паратироиден ostatka- гладен костен синдром, или когато има активен улавяне на калций и фосфор метаболитно активен костната тъкан. Предиктори на костна глад е израз на костни лезии и предоперативните концентрации на алкална фосфатаза, и синдром е обикновено най-често в пациенти с вторичен хиперпаратироидизъм. Когато хипокалцемия предписват перорални препарати от калций и витамин D (калцитриол 0,25-0,5 микрограма два пъти дневно). обикновено не се изисква интравенозно приложение на калциев освен при пациенти с фиброциститно остеит.
Видео: Операцията на щитовидната жлеза
 Слюнчените жлези на ембриона. Видове слюнчена жлеза на плода
Слюнчените жлези на ембриона. Видове слюнчена жлеза на плода Сливиците ембрион. Аномалии в гърлото и фаринкса плодови образувания
Сливиците ембрион. Аномалии в гърлото и фаринкса плодови образувания Паращитовидните жлези на ембриона. Фетална тимуса
Паращитовидните жлези на ембриона. Фетална тимуса Развитие на паращитовидните жлези и щитовидната жлеза. образуване на фаринкса
Развитие на паращитовидните жлези и щитовидната жлеза. образуване на фаринкса Жлеза щитовидната жлеза по време на бременност. Повишаване на теглото при бременни жени
Жлеза щитовидната жлеза по време на бременност. Повишаване на теглото при бременни жени Хипопаратиреоидизъм: причини и механизми за развитие
Хипопаратиреоидизъм: причини и механизми за развитие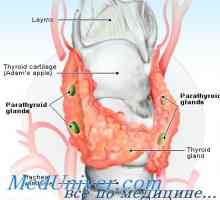 Човешки паращитовидните жлези. Обмен на калций и фосфор в организма
Човешки паращитовидните жлези. Обмен на калций и фосфор в организма Неспазването на паращитовидните жлези (тетания) морфологията, патоанатомия
Неспазването на паращитовидните жлези (тетания) морфологията, патоанатомия Форма на паращитовидните жлези аденоми морфология, патоанатомия
Форма на паращитовидните жлези аденоми морфология, патоанатомия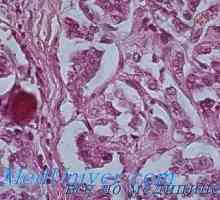 Hyperparathyroid генерализирана влакнест остеодистрофия (болест на фон Реклингхаузен) морфология,…
Hyperparathyroid генерализирана влакнест остеодистрофия (болест на фон Реклингхаузен) морфология,… Ендокринна система: ключови думи
Ендокринна система: ключови думи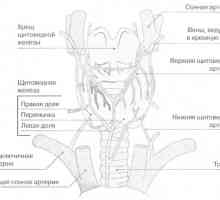 Щитовидната жлеза и паращитовидните жлези
Щитовидната жлеза и паращитовидните жлези Етиологията hypocalcemic криза
Етиологията hypocalcemic криза Синдромът на множествена ендокринна неоплазия тип 1
Синдромът на множествена ендокринна неоплазия тип 1 Хирургично лечение на гуша
Хирургично лечение на гуша Хиперпаратироидизъм (генерализирана влакнест остеодистрофия, болест Реклингхаузен) -zabolevanie…
Хиперпаратироидизъм (генерализирана влакнест остеодистрофия, болест Реклингхаузен) -zabolevanie… Хипопаратироидизъм (тетания) заболяване, характеризиращо се с намаляване на функцията на…
Хипопаратироидизъм (тетания) заболяване, характеризиращо се с намаляване на функцията на…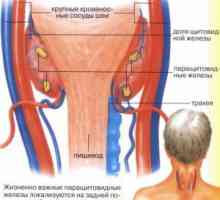 Патофизиология на паращитовидните жлези
Патофизиология на паращитовидните жлези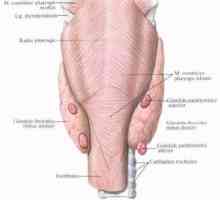 Патофизиологията на щитовидната жлеза и паращитовидните жлези
Патофизиологията на щитовидната жлеза и паращитовидните жлези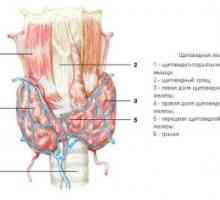 Щитовидната жлеза, ембриология, анатомия и хистология
Щитовидната жлеза, ембриология, анатомия и хистология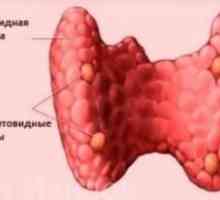 Вторичен хиперпаратиреоидизъм: лечение, симптоми, причини, симптоми
Вторичен хиперпаратиреоидизъм: лечение, симптоми, причини, симптоми