Хронична бъбречна недостатъчност: етап, класификация, причини, симптоми, диагностика, лечение, симптоми

Съдържание
Хронично бъбречно заболяване (ХБЗ) е дългосрочно прогресивно намаляване на бъбречната функция.
Бавно се развива симптоми на анорексия, гадене, повръщане, стоматит, disgeziya, никтурия, апатия, хронична умора, сърбеж, намалена умствена яснота, мускулни спазми и конвулсии, задържане на течности, липса на храна, стомашно-чревни язви и кървене, периферна невропатия, гърчове. Диагнозата се основава на лабораторни изследвания на бъбречната функция, което понякога се допълват бъбречна биопсия. Лечението е насочена към основното заболяване, но също така включва нормализиране вода и електролитния баланс, нивото на възстановяване на еритропоетин в анемия, често диализа и трансплантация.
Причините за хронично бъбречно заболяване
Хронична бъбречна недостатъчност може да се дължи на някаква причина значителна бъбречна дисфункция. Най-честата причина за хронични бъбречни заболявания в Съединените щати е диабетна нефропатия. Метаболитният синдром, който се характеризира с високо кръвно налягане и диабет тип 2, е честа причина за бъбречна нараняване с все по-голяма честота.
| причина | примери |
|---|---|
| Гломерулопатия (първична) | фокусно глумерулосклероза Идиопатична IgA нефропатия, гломерулонефрит, сърповиден мембранопролиферативен гломерулонефрит мембранна нефропатия |
| Гломерулонефрит свързани с системно заболяване | амилоидоза захарен диабет хемолитичен уремичен синдром пост-инфекциозен гломерулонефрит SLE грануломатоза на Вегенер |
| наследствена нефропатия | Наследствен нефрит (синдром на Алпорт) Мозъчния кистозна бъбречни заболявания синдром на ноктите патела Поликистоза на бъбреците |
| артериална хипертония | злокачествен глумерулосклероза nefroangioskleroz |
| обструктивна уропатия | Доброкачествена хиперплазия на простатата Задни уретера клапани ретроперитонеална фиброза Уретерално обструкция (вродено, камъни, рак) |
| Vezikulouretralny кипене | Макроваскуларни бъбречна недостатъчност (бъбречна васкулопатия на артериите и вените) Бъбречно стеноза артерия, причинена от атеросклероза или фибромускулна дисплазия |
Патофизиологията на хронично бъбречно заболяване
Първоначално, загуба на функция на бъбречната тъкан почти няма патологични прояви, тъй като останалата тъкан работи усилено (функционална бъбречна адаптация) - 75% загуба на бъбречната тъкан води до намаляване на GFR е само 50% в сравнение с нормата.
Намалена бъбречна функция корелира със способността на бъбреците да поддържа вода и електролитна хомеостаза. Промени растат естествено, но могат да се появят в паралел, и има значителен вариабилност.
Концентрациите на креатинин и урея в плазмата (които са силно зависими от гломерулната филтрация) започват да линейно увеличаване като спад на GFR. На първо място, тези промени са минимални. урея и креатинин нива - не основните симптоми uremii- те са маркери за много други вещества (някои от които са все още трябва да бъдат определени), които водят до появата на симптоми.
Сърдечна недостатъчност развива поради натриев претоварване и вода, особено при пациенти с намален сърдечен резерв.
Адаптиране обикновено поддържа нива вещества, избор на която се контролира предимно секреция в дисталния нефрона (например калий), в нормални граници, докато бъбречна недостатъчност не ще напредва. K-съхраняващи диуретици, АСЕ-инхибитори, бета-блокери, -NPVS, циклоспорин, такролимус може да увеличи нивото на К при пациенти с по-малко тежка бъбречна недостатъчност.
Има смущения на калциевия метаболизъм, фосфат, витамин D, РТН, и бъбречна остеодистрофия. Намалената бъбречна производството на калцитриол води до хипокалциемия. Намалена фосфат екскреция от бъбреците води до хиперфосфатемия. Вторичен хиперпаратироидизъм е широко разпространена и може да се появи в бъбречна недостатъчност на нарушения на калциеви или фосфатни концентрации. Затова се препоръчва при контролните пациенти с умерено PTH хронично бъбречно заболяване, дори преди появата на хиперфосфатемия.
Бъбречна остеодистрофия (нарушена костна минерализация поради хиперпаратироидизъм, дефицит на калцитриол, повишен серумен фосфат или ниско или нормален серумен калций) обикновено води до ускоряване на костния метаболизъм поради кост форма хиперпаратиреоидизъм (остеит фиброза), но може да доведе до потискане на костния метаболизъм поради адинамични кост болест (с повишена потискане на паратироиден функция), или остеомалация. Недостигът на калцитриол може да доведе до остеопения или остеомалация.
Типично лека ацидоза и анемия. Анемия в хронично бъбречно заболяване нормохромна нормоцитна-хематокрита от 20-30% (35-50% при пациенти с поликистоза бъбречно заболяване). Обикновено това се дължи на недостига на продукцията на еритропоетин се дължи на намален функциониращ бъбрек маса. Други причини: недостиг на желязо, фолиева киселина и витамин B12.
Симптоми и признаци на хронично бъбречно заболяване
С умерен спад бъбречна резерв над обикновено асимптоматична. Дори пациенти с леки до умерени симптоми на бъбречна недостатъчност не могат да бъдат повишени нива на урея и креатинина. никтурия-често се наблюдава, особено във връзка с невъзможността да се концентрират урина. Апатия, умора, липса на апетит и намаляване на умствената яснота често са най-ранните прояви на уремия.
В по-тежка бъбречна недостатъчност може да възникне невромускулни симптоми, включително тежка мускулни спазми, периферна сензорна и моторна невропатия, мускулни спазми, хиперрефлексия и припадъци. Анорексия, гадене, повръщане, загуба на тегло, стоматит и лош вкус в устата, са много чести. тон на кожата може да стане жълто-кафяво. Понякога карбамидни кристали, след подреждане на повърхността на кожата, образуване уремичен замръзване. От особен дискомфорт може да достави сърбеж. Хранителен недостиг, което води до генерализирана загуба на тъкан - отличителна черта на хронична уремия.
При тежка бъбречна хронично заболяване, често се наблюдават перикардит, язви и кървене от стомашно-чревния тракт. Хипертонията е присъства в повече от 80% от пациентите с хронична бъбречна болест обикновено се свързва с хиперволемия. Сърдечна недостатъчност, причинени от хипертензия или натрий и задържане на вода може да доведе до оток вторична.
Диагностика на хронично бъбречно заболяване
- Определяне на електролити, BUN, креатинин, фосфат, калций в кръвта, анализи на урината (утайка урина включително микроскопия).
- САЩ.
- Понякога - бъбречна биопсия.
Обикновено първата съмнения за хронично бъбречно заболяване с повишаване на серумния креатинин. Първата стъпка - е да се определи дали остра бъбречна недостатъчност, хронична или остра, трансформиран в хронично (например, остро заболяване, което нарушава бъбречната функция при пациенти с хронично бъбречно заболяване). Причината за бъбречна недостатъчност също са определени. Понякога определянето на продължителността на бъбречна недостатъчност помага да се определи prichinu- понякога по-лесно да се определи причината от продължителността и изясняване на причините помага да се определи продължителността.
Изследване: изследване на урината с микроскопско изследване на урината утайка, оценяване нивото на електролита, урея, креатинин, фосфат, калций и SAF.
Класификация на хронично бъбречно заболяване
- Етап 1: Нормална GFR в комбинация с постоянен албуминурия или известна структура или бъбречна патология на наследствени заболявания.
- Етап 2: GFR 60-89 мл / мин / 1.73 m2.
- Етап 3: GFR 30-59 мл / мин / 1.73 m2.
- Етап 4: GFR 15-29 мл / мин / 1.73 m2.
- Етап 5: GFR <15 мл/мин/1,73 м2.
Лечение на хронично бъбречно заболяване
- Лечение на причинителя заболяването.
- Ако е възможно, да се ограничи протеинова диета, фосфати и К.
- Добавки на витамин D.
- Лечение на анемия и сърдечна недостатъчност.
- Illumin дози от всички необходими препарати.
- Хемодиализа при значително намаляване на GFR, симптоми на уремия, понякога - хиперкалиемия или сърдечна недостатъчност.
метаболизъм вода и електролит. прием на течности е ограничено само при натриеви концентрации под 135 ммол / л.
Ограничаване на натриев прием до 2 г / ден има положителен ефект.
прием на калий е свързано с консумацията на месо, плодове и зеленчуци и често не е необходимо да се коригира. Въпреки това продукти (особено заместители на солта), богати на калий, трябва да се избягват.
Фосфат консумация ограничение до 1 г / ден често е достатъчно да поддържа нива на фосфат в нивото мишена за хронични бъбречни заболявания етапи 3 и 4. Независимо от това, в по-късните етапи често изискват лекарства свързващи фосфат като калциева сол (ацетат или карбонат, но не цитрат) и не съдържа калций (севеламер). Както свързване на лекарството може да се прилага не повече от 1500 мг калций на ден (общо 2000 мг Са + свързване храна).
Умерено ацидоза (рН 7,3-7,35) не изисква лечение. Въпреки това, повечето пациенти с хронична метаболитна ацидоза и рН по-малко от 7.3 съдържанието на НСО2 плазма по-малко от 15 ммол / л и симптоми са анорексия, летаргия, диспнея и повишен катаболизъм протеин и бъбречна остеодистрофия. Присвояване на натриев бикарбонат2 2,1 г 2 т / ден с постепенно увеличаване, докато концентрацията на НСО3 достига стойност от 20 милиеквивалента / L или докато натриев претоварване предотвратява възможността за по-нататъшно лечение.
Анемия и нарушения на кръвосъсирването. Целта на лечението на анемия, - поддържане на нива на хемоглобина между 11 и 12 г / дл. Анемия бавно в отговор на прилагане на рекомбинантен човешки еритропоетин.
Сърдечна недостатъчност. Симптоматична сърдечна недостатъчност, лекувани с ограничение натриев прием и диуретици.
хемодиализа. Пациенти с уремични симптоми (например, анорексия, гадене, загуба на тегло, перикардит, плеврит) без течност претоварване или друга причина започват диализа, дори ако по-горе стойности GFR. Други указания за хемодиализа при пациенти с хронична бъбречна недостатъчност: хиперкалиемия, които водят до промени в ЕКГ или продължителна въпреки ограниченията в храненето, сърдечна недостатъчност, лошо контролирани с лекарства и трудно контролирани метаболитна ацидоза.
 Уремичен колит
Уремичен колит Патогенезата на хронична бъбречна недостатъчност. Порочният кръг на бъбречна недостатъчност
Патогенезата на хронична бъбречна недостатъчност. Порочният кръг на бъбречна недостатъчност Postrenal форма на остра бъбречна недостатъчност. Ефект на бъбречна недостатъчност
Postrenal форма на остра бъбречна недостатъчност. Ефект на бъбречна недостатъчност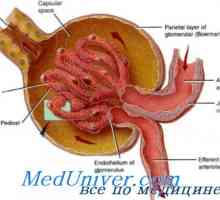 Ацидоза при бъбречна недостатъчност. Остеомалация и анемия при хронична бъбречна недостатъчност
Ацидоза при бъбречна недостатъчност. Остеомалация и анемия при хронична бъбречна недостатъчност Анемия и хипертония при хронична бъбречна недостатъчност при деца. ваксинация
Анемия и хипертония при хронична бъбречна недостатъчност при деца. ваксинация Автозомно-рецесивно поликистоза на бъбреците при деца. Диагностика и лечение
Автозомно-рецесивно поликистоза на бъбреците при деца. Диагностика и лечение Диагностика на хронична бъбречна недостатъчност при деца. лечение
Диагностика на хронична бъбречна недостатъчност при деца. лечение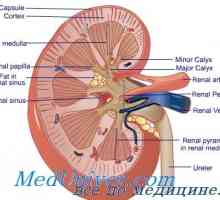 Диализата за бъбречна недостатъчност. перспектива
Диализата за бъбречна недостатъчност. перспектива Остра бъбречна недостатъчност при деца. причини
Остра бъбречна недостатъчност при деца. причини В краен стадий на бъбречна недостатъчност при деца. peritoneoclysis
В краен стадий на бъбречна недостатъчност при деца. peritoneoclysis Хронична бъбречна недостатъчност при деца. причини
Хронична бъбречна недостатъчност при деца. причини Предсърдно мъждене и бъбречна функция
Предсърдно мъждене и бъбречна функция Нарушена бъбречна функция по време на удар и принципи на тяхното третиране
Нарушена бъбречна функция по време на удар и принципи на тяхното третиране Диабетна нефропатия. Класификация и механизъм на развитие
Диабетна нефропатия. Класификация и механизъм на развитие Използването на АСЕ инхибитори за стъпка CRF
Използването на АСЕ инхибитори за стъпка CRF Бъбречно стеноза артерия, причинени от атеросклеротични или фибромускулна промени на бъбречната…
Бъбречно стеноза артерия, причинени от атеросклеротични или фибромускулна промени на бъбречната… Бъбречно заболяване терапия,
Бъбречно заболяване терапия, Бъбречно заболяване терапия,
Бъбречно заболяване терапия, Терапия
Терапия Разхождайки се удължава живота при пациенти с бъбречна недостатъчност
Разхождайки се удължава живота при пациенти с бъбречна недостатъчност Обезболяващо нефропатия: Симптоми, лечение, диагностика
Обезболяващо нефропатия: Симптоми, лечение, диагностика